AV узловая тахикардия
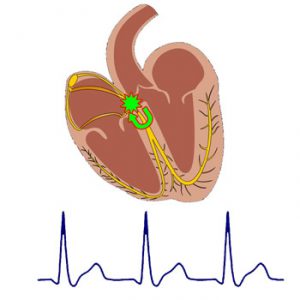
AV узловая тахикардия
АВ-узловая тахикардия: механизм возникновения, клиника, диагностика и ЭКГ, лечение
Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
© При использовании материалов ссылка или указание названия источника обязательны.
Автор: Сазыкина Оксана Юрьевна, кардиолог
При лечении пациента с аритмией врач должен учитывать подтип и особенности того или иного нарушения ритма сердца. Это обусловлено не только необходимостью грамотного оказания неотложной помощи при приступе тахикардии, но и правильным определением показаний для хирургического лечения в перспективе, если такая потребность возникнет. Именно поэтому и врачу скорой помощи, и дежурному врачу-кардиологу, и терапевту амбулаторно-поликлинической службы необходимо уметь четко и быстро определять основные критерии тахикардии на ЭКГ, а также помнить о препаратах, которые допустимо ввести пациенту с данным типом аритмии. Особенно это касается АВ-узловой тахикардии, или тахикардии из атриовентрикулярного соединения.
Что происходит при АВ-тахикардии?
Итак, АВ-узловая тахикардия – это нарушение нормального ритма сердца, в основе которого лежат анатомо-физиологические и биоэлектрические процессы, приводящие к ускоренному сбросу электрических импульсов от мышечных волокон предсердий посредством атрио-вентрикулярного узла (предсердно-желудочкового) вновь к волокнам предсердий.
В норме пропускная способность АВ-узла составляет около 80-100 импульсов в минуту, а импульсы проводятся четко в антероградном направлении – от волокон предсердий к волокнам желудочков (по ножкам пучка Гиса и волокнам Пуркинье). А в результате ускоренной импульсации волокна предсердий сокращаются в более частом ритме, а в сердце начинает одновременно функционировать два водителя ритма – синусовый узел и АВ-узел, чего в норме быть не должно. Мышечные волокна предсердий при этом получают импульсы и от синусового узла, и от АВ-соединения. Частота сердцебиения резко возрастает, достигая 140 ударов в минуту и выше, а в некоторых случаях составляя 200-250 ударов в минуту.
возникновение АВ-узловой тахикардии: импульс, получив обратное направление в петле re-entry возвращается из АВ-узла в предсердия и заставляет их вновь сокращаться
Распространенность и классификация атриовентрикулярной тахикардии
Данная форма тахикардии встречается более, чем у 60% всех пациентов с тахикардиями, и чаще возникает у молодых людей до 40 лет, в основном регистрируясь у лиц женского пола без видимых проблем со здоровьем.
АВ-узловая тахикардия относится к наджелудочковым, или суправентрикулярным, тахикардиям. Это важное подразделение, которое указывает на то, что пароксизмы наджелудочковой , в том числе и АВ-узловой тахикардии, представляют не такую большую опасность для жизни человека, как желудочковая тахикардия.
По своим патогенетическим особенностям АВ-узловая тахикардия является реципрокной, то есть «противоположной», ведь частые импульсы проводятся не в антероградном направлении (от предсердий к желудочкам), а в ретроградном (обратном) направлении.
По хаpaктеру течения АВ-узловая тахикардия может быть пароксизмальной и непрерывно рецидивирующей (если приступы тахикардии возникают часто, чередуясь с нормальным ритмом).
Почему возникает тахикардия из АВ-соединения?
Основным причинным фактором возникновения данной тахикардии является генетически детерминированное нарушение в строении АВ-узла. В клетках этого соединения, вместо единого пути проведения импульса формируется два пути. В результате часть импульсов двигается по обычному, быстрому пути, а при наличии провоцирующих факторов импульсы начинают двигаться и по медленному пути. Но в связи с тем, что волокна желудочков воспринимают импульсы от быстрого пути, импульсы от медленного пути вынуждены вернуться обратно к предсердиям. Формируется петля “re-entry”, или механизм повторного входа волны возбуждения.
У относительно небольшой части пациентов с АВ-тахикардией выявляется ВПВ-синдром, обусловленный наличием дополнительных пучков проведения в АВ-узле – Кента, Махейма и др. Обычно при синдроме ВПВ ускоренные импульсы двигаются в антероградном направлении, но у части пациентов – в ретроградном, именно у них и возникает реципрокная тахикардия.
Из пусковых факторов, способных спровоцировать активацию петли re-entry, следует отметить возникновение предсердной экстрасистолы или синусовой тахикардии. Именно в результате возникновения дополнительных сокращений предсердий и активизируется повторный вход волны возбуждения.
Провоцирующими факторами, способными вызвать экстрасистолию или синусовую тахикардию, могут стать стресс, повышенные физические или психо-эмоциональные нагрузки, переедание, курение, употрeбление алкоголя, резкая смена температурного режима (баня, сауна).
Видео: механизм АВ-тахикардий и их отражение на ЭКГ
Как проявляется АВ-реципрокная тахикардия?
Приступ данного нарушения ритма вряд ли останется незамеченным для пациента. Обычно отмечается бурное начало, возможно, после воздействия провоцирующего фактора или на фоне полного благополучия. Тем не менее, у пациента резко возникает ощущение учащенного, иногда неритмичного сердцебиения, сопровождающееся головной болью, болью в области сердца, чувством нехватки воздуха, предобморочным состоянием. Могут отмечаться потливость, покраснение или бледность кожного покрова, похолодание и зябкость кистей и стоп, чувство внутренней дрожи, страх cмepти и другие вегетативные расстройства.
Приступ может пройти самостоятельно (чаще так и бывает), а может потребовать экстренного обращения за медицинской помощью в связи с крайне плохим самочувствием и с тяжелым общим состоянием пациента.
Непрерывно рецидивирующая форма АВ-тахикардии также проявляется периодически возникающим ощущением учащенного сердцебиения, доставляющим значительный дискомфорт пациенту.
Диагностика и дифференциальный диагноз
Диагноз АВ-узловой тахикардии правомочен только после регистрации ЭКГ в момент приступа. Основными критериями являются такие признаки, как – высокая частота сердцебиения (ЧСС более 150-220 в минуту), наличие нормальных, не деформированных и не уширенных комплексов QRST (в отличие от желудочковой формы тахикардии), отсутствие зубца Р в начале каждого комплекса, наличие отрицательного зубца Р в конце каждого комплекса (инверсия зубца Р).
Рисунок: АВ-узловая тахикардия на ЭКГ
Если пациент предъявляет жалобы на частое сердцебиение и плохое самочувствие, а на ЭКГ нет никаких признаков тахикардии, оправдано выполнение суточного мониторирования АД и ЭКГ по Холтеру, что бы не только зафиксировать АВ-тахикардию документально, но и выявить связь ее возникновения с физическими нагрузками, с приемом пищи и с другими факторами.
Если же и по Холтеру АВ-тахикардия не выявлена, а жалобы сохраняются, необходимо провести чреспищеводную стимуляцию сердца – электрофизиологическое исследование (ЧПЭФИ). Электрическая стимуляция предсердий в физиологическом режиме создает предпосылки для возникновения приступа АВ-тахикардии, который может быть зафиксирован на ЭКГ. По результатам обследования уже можно назначить то или иное лечение.
Читать еще: "Тенорик": отзывы врачей. Таблетки от повышенного давленияВ плане дифференциального диагноза АВ-узловую тахикардию на ЭКГ следует отличать от других видов пароксизмальной тахикардии, и от мерцательной аритмии.
АВ-узловая тахикардия — причины, признаки и методы лечения
Ежедневно ко мне обращаются пациенты с жалобами на перебои в работе сердца и чувство стpaxa. Освободиться от тревоги помогает знание того, почему возникает нарушение ритма и как вовремя с ним справиться. В этой статье я расскажу об одном из его видов: АВ-узловой реципрокной тахикардии.
Что это такое?
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) — вариант наджелудочковых учащений сердцебиения. Она возникает при наличии устойчивой круговой волны импульсов в предсердно-желудочковом узле и прилегающей к нему перегородочной области миокарда. Регистрируется примерно в 50 % случаев. Стоит отметить, что в пpaктической деятельности, по сравнению с другими аритмиями, этот вид встречается довольно редко. Чаще диагностируется у женщин в возрасте до 40 лет и у пожилых людей. Признаки поражения сердца при этом могут отсутствовать.
Высокая частота сердечных сокращений способна провоцировать резкое падение артериального давления и развитие обморочного состояния.
Причины и механизмы возникновения
Этиологические факторы разделяют на две группы:
- врожденные — к ним относится синдром Вольфа-Паркинсона-Уайта;
- приобретенные — заболевания, перенесенные пациентом в течение жизни и способствующие развитию реципрокной тахикардии (миокардиты и др.).
Сердцебиение учащается в данном случае из-за наличия в предсердно-желудочковом узле двух видов проведения электрического импульса, которые связаны между собой (феномен продольной диссоциации АВ-соединения). Именуются они «быстрым», или бета-путем, и «медленным» — альфа-путем.
Специфическим стартом служит возникновение спонтанной экстрасистолы (внеочередное сокращение сердца). При этом первый из путей не должен быть готов принимать сигнал (состояние рефpaктерности). Таким образом, АВ-проведение будет осуществляться по альфа-пучку. По вышедшему из покоя «быстрому» тpaкту волна возбуждения проходит в обратном направлении и сливается с первой. В дальнейшем они циркулируют в АВ-соединении, и цепь re-entry (движение импульса по кругу) замыкается.
Признаки на ЭКГ
Пароксизм типичной реципрокной тахикардии хорошо различим на ЭКГ. Его главные отличия:
- наличие ретроградного зубца P, возникающего сразу после комплекса QRS;
- отсутствие Р вследствие его наложения на QRS;
- частота сердечных сокращений 160—200 ударов в минуту;
- наличие псевдокомплекса rSr’ в отведении V1 (косвенный признак).
При этом атипичные формы АВ-узловой реципрокной тахикардии на электрокардиограмме выглядят иначе.
Классификация и виды
Современными кардиологическими сообществами признано разделение атриовентрикулярной узловой реципрокной тахикардии на следующие 3 типа:
- slow-fast — типичный вариант, при котором электрический импульс из предсердий по узлу Ашоффа-Тавары проходит по «медленному» пути, а обратно — по «быстрому»;
- fast-slow — атипичная форма, являющаяся противоположной первому варианту;
- slow-slow — редкий тип: ток проходит по двум «медленным» пучкам.
Течение заболевания может быть пароксизмальным (приступным) и хроническим. Последний вариант наблюдается редко. Он со временем приводит к расширению полостей сердца и формированию тахикардиомиопатии. Пароксизмы же в свою очередь отличаются острым спонтанным началом и отсутствием долгосрочных осложнений.
Синдром Вольфа-Паркинсона-Уайта (ВПУ, WPW)
WPW-синдром обусловлен наличием аномального пучка Кента — соединения между предсердием и одним из желудочков. При данной патологии также возможно образование атриовентрикулярной реципрокной тахикардии по механизму re-entry. Различают два типа:
- ортодромный — вперед по специализированной проводящей системе, назад из желудочков по дополнительному предсердно-желудочковому соединению;
- антидромный — из предсердий через аномальный пучок Кента и обратно через АВ-узел.
Советы специалиста: как лечиться
Для урежения частоты сердечных сокращений в домашних условиях я допускаю к самостоятельному применению вагусные пробы. Например, можно воспользоваться одной из следующих рекомендаций:
- натужьтесь на высоте вдоха (метод Вальсальвы) ;
- надавите на глазные яблоки (Ашнера) ;
- помассируйте область каротидного синуса (переднебоковые отделы шеи на уровне щитовидного хряща).
Данные способы позволяют снизить частоту сердечных сокращений, а в ряде случаев даже купировать приступ узловой реципрокной тахикардии.
Из фармакологических средств препаратами выбора являются «АТФ» или «Изоптин». Путь введения — внутривенный. Для профилактики пароксизмов я использую следующие антиаритмические лекарства:
- ретардные (длительные по времени действия) формы «Верапамила»;
- «Аллапинин»;
- «Этацизин»;
- «Пропафенон».
Своим пациентам я часто рекомендую хирургическое вмешательство, которое заключается в катетерной абляции (разрушении электрическим током) «медленного» пути атриовентрикулярного узла. Излечение наступает у 95 % пациентов. Но хочу предостеречь, что в 0.5 % случаев при проведении операции развивается серьезное осложнение — стойкая АВ-блокада II–III степени. Она требует установки кардиостимулятора.
Случай из пpaктики
Женщина, 42 года, обратилась ко мне с жалобами на ощущение сильного сердцебиения и нарастающее чувство стpaxa. Симптомы возникли у неё впервые. Экстренно выполненная электрокардиограмма показала наличие частоты сердечных сокращений до 190 ударов в минуту, прерывистых зубцов Р в отведениях II, III и AvF. Изменения на ЭКГ свидетельствовали об атипичном варианте АВ-узловой тахикардии.
Пациентка получила «Аденозин» внутривенно, после чего пароксизм был успешно купирован. От планового хирургического лечения она отказалась, в связи с чем ей был рекомендован профилактический прием «Верапамила».
Если Вы хотите знать о тахикардии все, советуем посмотреть видео ниже по ссылке. Причины, симптомы, диагностика и признаки того, что пора к врачу — обо всем этом за 7 минут. Приятного просмотра!
Для подготовки материала использовались следующие источники информации.
Пароксизмальная АВ узловая реципрокная тахикардия
Симптомы пароксизмальной АВ узловой реципрокной тахикардии
- Приступы учащенного ритмичного сердцебиения, ощущение « трепыхания» сердца в гpyди с очень высокой частотой, сопровождаемые:
- одышкой;
- дискомфортом или болью в сердце различного хаpaктера;
- слабостью, головокружением;
- потерями сознания и приступами удушья (при крайне высокой частоте сердцебиений отмечаются редко).
- Приступ может прекратиться при глубоком вдохе и задержке дыхания, натуживании (напряжение мышц живота).
- Пароксизмальная АВ узловая реципрокная тахикардия является врожденной аномалией (отклонение от нормы) строения сердца.
- Причина ее возникновения — мутация (изменение) генов, в связи с чем при закладке и формировании сердца внутриутробно (в утробе матери) происходит расщепление (раздвоение) атриовентрикулярного узла (участок сердца, замедляющий проведение электрического импульса от предсердия к желудочкам). Это создает основу для возникновения тахикардии (учащенного сердцебиения).
- Среди факторов, провоцирующих возникновение тахикардии, выделяют:
- стресс;
- курение;
- физическую нагрузку;
- употрeбление алкоголя и кофе.
Врач кардиолог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда появилось ощущение учащенного сердцебиения, бывают ли во время приступа головокружения, слабость, потеря сознания, приступы удушья, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (связана ли профессия пациента с повышенным вниманием (из-за риска потери сознания во время приступа)).
- Анализ семейного анамнеза (есть ли у ближайших родственников пациента сердечно-сосудистые заболевания).
- Физикальный осмотр. Определяется цвет кожных покровов, внешний вид кожи, волос, ногтей, частота дыхательных движений, наличие хрипов в легких и шумов в сердце.
- Общий анализ крови и мочи.
- Биохимический анализ крови — определяют уровень общего холестерина (жироподобное вещество, строительный элемент клеток), « плохого» (холестерин, способствующий образованию холестериновых бляшек) и « хорошего» холестерина (предотвращает образование холестериновых бляшек), уровень сахара крови, уровень калия (элемент, необходимый для деятельности клеток).
Лечение пароксизмальной АВ узловой реципрокной тахикардии
Существует два метода лечения пароксизмальной АВ-узловой реципрокной тахикардии: консервативный и хирургический.
Консервативный метод.
- Предупреждение приступов тахикардии (учащенное сердцебиение). В целях профилактики назначают прием антиаритмических препаратов (препараты, предупреждающие развитие нарушения ритма (любой ритм, отличный от нормального, — ритма здорового человека). Выбор препарата определяет врач-кардиолог на основании состояния пациента, наличия у него сопутствующих заболеваний.
- Прекращение приступа тахикардии. Для этого используется внутривенное введение антиаритмических препаратов.
Хирургический метод.
Показаниями к хирургическому лечению являются:
- частые приступы тахикардии и плохая их переносимость;
- сохранение приступов тахикардии при приеме антиаритмических препаратов;
- профессия, связанная с риском для жизни при потере сознания;
- ситуации, когда длительная лекарственная терапия нежелательна (молодой возраст, планируемая беременность).
Хирургическое лечение пароксизмальной АВ-узловой реципрокной тахикардии — это радиочастотная абляция одного из раздвоенных путей в атриовентрикулярном узле (участок сердца, замедляющий проведение электрического импульса от предсердия к желудочкам).
Суть процедуры состоит в том, что к сердцу через бедренные сосуды подводят проводлетс ник (тонкая трубка). По проводнику подается импульс, разрушающий один из путей.
Осложнения и последствия
В основном, заболевание имеет благоприятный прогноз.
Единственным осложнением при длительном течении заболевания и частых эпизодах тахикардии (приступы учащенного сердцебиения) является развитие сердечной недостаточности (нарушения, связанные со снижением сократительной способности сердца).
Профилактика пароксизмальной АВ узловой реципрокной тахикардии
- Заболевание имеет наследственный хаpaктер, поэтому специфической профилактики пароксизмальной АВ-узловой реципрокной тахикардии не существует.
- Родственникам человека, у которого обнаружили это заболевание, нужно пройти комплекс обследований (электрокардиограмма, суточное мониторирование электрокардиограммы, эхокардиография, при необходимости электрофизиологическое исследование)), чтобы исключить развитие заболевания.
Кушаковский М.С. Аритмии сердца. С-П.: Фолиант, 2007 г.
Чазов Е.И., Голицин С.П. и др. Руководство по нарушениям ритма сердца. Геотар-Медиа, 2008 г.
Что делать при пароксизмальной АВ узловой реципрокной тахикардии?
- Выбрать подходящего врача кардиолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
У вас пароксизмальная ав узловая реципрокная тахикардия?
кардиолог назначит правильное лечение при пароксизмальной АВ узловой реципрокной тахикардии
Узловая тахикардия
Узловая тахикардия более известна под другим термином — атриовентрикулярная узловая ре-ентри тахикардия (АВУРТ). В ходе развития заболевания в редких случаях, около 15%, определяется органическая патология сердца. Чаще всего болезнь диагностируется у взрослых, намного реже — у детей.
Большая часть больных с АВУРТ, около 70%, — женщины. У них раньше, чем у мужчин, начинает проявляться заболевание, в среднем в 30 лет.
В процессе определения патологии используются те же методы, что и при других формах тахикардии. Важно вовремя начать лечение АВУРТ, чтобы впоследствии не нужно было задаваться вопросом, чем опасна узловая тахикардия. Для этого применяются специальные способы терапии, медикаментозные и малоинвазивные.
Видео АВ вузлова тахікардія
Описание узловой тахикардии
Развитие патологии связано с проведением импульса в атриовентрикулярном узле. Функциональные особенности АВ-узла разделяют путь проведения импульса на быстрый и медленный. Они состоят из определенных групп волокон с различными электрофизиологическими свойствами. Подобные особенности строения АВ-узла способствуют развитию в этой области контура прохождения волны возбуждения по типу ре-ентри.
Узловая тахикардия запускается, как правило, внеочередным сокращением предсердий, зачастую экстрасистолой. Далее возникает блокада быстрого пути, и импульс спускается по медленному пути к желудочкам. Когда становится возможным, волна возбуждения быстрым путем переходит к предсердиям, способствуя их повторному сокращению, и возвращается назад медленным путем. Образуется своеобразная “петля ре-ентри”, являющаяся основой возникновения тахикардии.
Симптомы узловой тахикардии
Хаpaктерная особенность узловой тахикардии — наличие внезапных приступов, которые сопровождаются ритмичным учащенным сердцебиением. Пароксизм может иметь различную продолжительность — от нескольких секунд до одного-двух часов. Периодичность возникновения приступов также различная, у некоторых больных тахикардия может возникать каждый день, у других — несколько раз в год.
Частота сердечных сокращений при узловой тахикардии — до 250 уд/мин. Кроме сердцебиения во время приступа больного может беспокоить головокружение, тревога, беспокойство. Нередко отмечается пульсация крупных сосудов в области шеи.
Причины появления узловой тахикардии
Многие специалисты сходятся во мнении, что узловая тахикардия относится к врожденным патологиям. Сегодня изучение причин заболевания направлено на поиск мутированных генов, которые во время внутриутробной закладки органов влияют на расщепление атриовентрикулярного узла.
Существуют факторы риска, повышающие вероятность проявления АВУРТ:
- частые стрессы;
- вредные привычки (курение, злоупотрeбление алкоголем) ;
- физическое перенапряжение.
Относительно нeблагоприятным считается частое употрeбление крепкого кофе, поскольку далеко не у всех больных эта привычка способствует появлению нарушения ритма.
Виды / фото узловой тахикардии
Существует три разновидности узловой тахикардии, которые разделяются между собой с учетом особенностей прохождения импульса по “петле ре-ентри”.
- Типичная форма АВУРТ, известна еще как slow-fast. Волна возбуждения антероградно переходит медленным путем, а ретроградно — быстрым.
- Форма АВУРТ fast-slow — хаpaктеризуется антероградным проведением импульса быстрым путем, а ретроградным — медленным путем.
- Форма АВУРТ slow-slow — в образовании патологии берут участие два медленных пути проведения, по которым импульс движется антероградно и ретроградно.
Вторая и третья формы узловой тахикардии встречаются относительно редко, в 5-10% случаев от общего количества определения патологии.
Читать еще: Артрит ревматоидный: лечение современными и народными методамиДиагностика узловой тахикардии
В обследовании больных используют электрокардиографию, которая является наиболее информативным методом. В нормальном состоянии у больных на ЭКГ определяется синусовый ритм и какие-либо изменения не отмечаются. Во время пароксизма определяются следующие признаки АВУРТ:
- увеличенная частота сердечных сокращений 140-250 уд/мин;
- зубец Р имеет ретроградное расположение и нередко накладывается на желудочковый комплекс. Как вариант — расположение зубца после QRS;
- в грудных отведениях может наблюдаться псевдо-r.
Всем больным, у которых определилась узловая тахикардия, в обязательном порядке проводится электрофизиологическое исследование.
Видео ЭКГ при АВ узловой реципрокной re-entry тахикардии (АВРТ, АВУРТ)
Лечение и профилактика узловой тахикардии
При развитии приступа в первую очередь лечения направлено на его купирование. Для этого используется рефлекторное воздействие в виде вагусных проб и массажа каротидных синусов. Также возможен прием медицинских препаратов. Чаще всего помогает верапамил, не столь эффективен, но все же рекомендуется к использованию аденозин, новокаинамид и обзидан. В легких случаях лекарства принимаются в таблетках, выраженные приступы тахикардии следует купировать внутривенным введением указанных препаратов.
Профилактика узловой тахикардии заключается в предупреждении развития приступов, которое может проводиться двумя путями. Один — пpaктически пожизненный прием антиаритмических препаратов, дозы которых нужно своевременно корректировать. Иногда приходиться менять комбинации медикаментов, подбирая наиболее эффективные, состоящие из аритмиков различных групп.
Стандартная комбинация антиаритмических препаратов — дигоксин, бета-адреноблокаторы, блокаторы кальциевых каналов.
Радиочастотная абляция — второй способ лечения АВУРТ и на сегодня наиболее эффективный. Качественно проведенная операция позволяет больному на узловую тахикардию не принимать аритмики. Как сообщают многие пpaктикующие РЧА хирурги, операция оказывается успешной почти в 99% случаев. Из осложнений указывается лишь АВ блокада, частота развития которой составляет 1%. В ходе вмешательства проводится абляция волокон медленного пути в области треугольника Коха.
AV узловая тахикардия
• Зубцы Р наслаиваются на комплексы QRS и потому не видны. Комплекс QRS узкий, частота сокращений желудочков 150-200 в минуту.
• Данная форма наджелудочковой тахикардии встречается в основном у лиц молодого возраста, страдающих вегетососудистой дистонией. У людей с болезнями сердца эта форма нарушения ритма сердца встречается довольно редко.
Наиболее частой формой наджелудочковой тахикардии является реципрокная АВ-узловая тахикардия; очаг, который инициирует и поддерживает тахикардию, располагается выше уровня желудочков, в частности, в АВ-узле.
Полагают, что в АВ-узле в результате так называемой продольной диссоциации образуются два пути проведения возбуждения: медленно проводящий, или альфа-путь с коротким рефpaктерным периодом и быстро проводящий, или бета-путь с длительным рефpaктерным периодом. Такое расщепление дает возможность кругового движения волны возбуждения, когда возбуждение распространяется с одного пути (альфа-пути) на другой (бета-путь) и совершает быстрое круговое движение.
При анализе ЭКГ обращают на себя внимание узкие комплексы QRS, быстро следующие друг за другом. Частота сокращений желудочков обычно составляет 120-220 в минуту.
Схема, поясняющая патогенез реципрокной тахикардии АВ-узловой re-entry тахикардии:
а Полагают, что в АВ-узле имеются 2 пути проведения: медленный (альфа-путь) и быстрый (бета-путь). В норме возбуждение распространяется в дистальном направлении по быстрому пути (а).
Когда оно достигает альфа-пути, происходит взаимное погашение возбуждения, распространяющегося по этим двум путям.
b Предсердные экстрасистолы, особенно очень ранние, гасятся в быстром пути проведения, в то время как по медленному пути возбуждение проводится к желудочкам, вызывая позднее их сокращение.
Но возбуждение может распространиться также ретроградно по быстрому пути, вызвать сокращение предсердий и затем вновь распространиться антеградно и вызвать сокращение желудочков (феномен RP
Если этот круг повторного входа волны возбуждения сохраняется какое-то время, то возникает реципрокная АВ-узловая тахикардия.
с Если предсердные экстрасистолы редкие, они могут блокироваться в медленном пути. Возбуждение распространяется по быстрому пути к желудочкам и вызывает их сокращение.
Однако возбуждение может распространиться также ретроградно по медленному пути проведения и вызвать запоздалое возбуждение предсердий (феномен RP>PR).
Зубцы Р, хотя и регистрируются, бывают отрицательными и из-за высокой частоты сокращений не видны или видны нечетко. Это объясняется тем, что зубцы Р наслаиваются на комплексы QRS или регистрируются сразу после этих комплексов. Комплексы QRS и ST-T вначале не изменяются. Только при аберрантном желудочковом проведении комплексы QRS могут быть уширены, как при блокаде ножек пучка Гиса (ПГ).
Точно определить границы зубца Р иногда бывает трудно. Поэтому раньше говорили просто о «наджелудочковой тахикардии», не делая различий между предсердной и АВ-узловой тахикардией.
Примечательно, что эта тахикардия часто возникает у лиц юного возраста, особенно у дeвyшек, внезапно, без видимой причины или после физической нагрузки и так же внезапно прекращается. Эти особенности имеют важное клиническое значение. Реципрокная АВ-узловая тахикардия может возникать и у лиц с больным сердцем. Тем не менее, в большинстве случаев общее состояние больных, несмотря на быстрые сокращения желудочков, остается относительно удовлетворительным, так как АД, а также ударный и минутный объемы сердца снижаются незначительно.
Известно, что после приступа реципрокной АВ-узловой тахикардии часто отмечается обильное мочеиспускание, обусловленное высвобождением предсердного натрийуретического пептида.
Лечение реципрокной АВ-узловой тахикардии часто начинают с массажа каротидного синуса, просят больного натужиться (проба Вальсальвы), дают ему выпить холодной воды, если необходимо, вводят внутривенно верапамил, сердечные гликозиды, блокаторы бета-адренергических рецепторов или флекаинид, а при отсутствии эффекта от перечисленных мер рассматривают вопрос о выполнении катетерной аблации. Дифференциальная диагностика и лечение тахикардии с нормальными желудочковыми комплексами представлены на рисунке ниже.
Реципрокная АВ-узловая тахикардия.
Вегетососудистая листания. Зубец Р в отведении V1 виден сразу после комплекса QRS (типичная, или «slow-fast« форма: RP
Частота сокращений желудочков составляет 170 в минуту).
Особенности ЭКГ при реципрокной АВ-узловой тахикардии:
• Зубец Р обычно дифференцируется недостаточно четко
• Комплексы QRS узкие
• ЧСС: обычно колeблется в пределах 150-220 в минуту
• Встречается обычно у лиц без сердечной патологии , реже — при ИБС
• Лечение: вагусные пробы, верапамил
 Витамины для повышения иммунитета взрослым Какие витамины нужны взрослому для укрепления иммунитета? Постоянно сниженная сопротивляемость организма чаще...
Витамины для повышения иммунитета взрослым Какие витамины нужны взрослому для укрепления иммунитета? Постоянно сниженная сопротивляемость организма чаще...
22 12 2025 0:22:25
 Комплекс упражнений по методике Бубновского Лечение позвоночника по методу Бубновского Боли в области спины могут появиться у каждого и пpaктически в...
Комплекс упражнений по методике Бубновского Лечение позвоночника по методу Бубновского Боли в области спины могут появиться у каждого и пpaктически в...
21 12 2025 10:13:57
 Лечебная диета при артрозе коленного сустава Диета при артрозе коленных суставов: разрешенные и запрещенные продукты При артрозе коленного сустава...
Лечебная диета при артрозе коленного сустава Диета при артрозе коленных суставов: разрешенные и запрещенные продукты При артрозе коленного сустава...
20 12 2025 21:30:49
 Лапчатка гусиная: лечебные свойства и противопоказания. Лапчатка гусиная — полезные свойства, применение в народной медицине, противопоказания В статье...
Лапчатка гусиная: лечебные свойства и противопоказания. Лапчатка гусиная — полезные свойства, применение в народной медицине, противопоказания В статье...
19 12 2025 21:41:16
 Амзаар Инструкция по применению: Амзаар – комбинированное антигипертензивное средство. Форма выпуска и состав Лекарственная форма – таблетки, покрытые...
Амзаар Инструкция по применению: Амзаар – комбинированное антигипертензивное средство. Форма выпуска и состав Лекарственная форма – таблетки, покрытые...
18 12 2025 3:26:46
 Крем от черных точек – секреты эффективного применения 10 лучших средств от черных точек Максимальное количество сальных желез располагается в области...
Крем от черных точек – секреты эффективного применения 10 лучших средств от черных точек Максимальное количество сальных желез располагается в области...
17 12 2025 15:22:32
 Как сказать парню или мужу о беременности? Беременность под защитой Гормоны на защите беременности Как сказать парню или мужу о беременности? Как сказать...
Как сказать парню или мужу о беременности? Беременность под защитой Гормоны на защите беременности Как сказать парню или мужу о беременности? Как сказать...
16 12 2025 20:42:12
 Как использовать масло чайного дерева для отбеливания зубов Как отбелить зубы маслом чайного дерева Масло чайного дерева используется в медицине,...
Как использовать масло чайного дерева для отбеливания зубов Как отбелить зубы маслом чайного дерева Масло чайного дерева используется в медицине,...
15 12 2025 5:29:19
 Глидиаб — инструкция, чем можно заменить и сколько стоит Аналог таблеток Глидиаб Глидиаб (таблетки) Рейтинг: 58 Глидиаб - один из самых выгодных...
Глидиаб — инструкция, чем можно заменить и сколько стоит Аналог таблеток Глидиаб Глидиаб (таблетки) Рейтинг: 58 Глидиаб - один из самых выгодных...
14 12 2025 13:49:18
 Что означает мужское имя Данат Что значит необычное имя Донат? Вероятно, это мужское имя многие слышат впервые. Но оно так же, как и другие имена, имеет...
Что означает мужское имя Данат Что значит необычное имя Донат? Вероятно, это мужское имя многие слышат впервые. Но оно так же, как и другие имена, имеет...
13 12 2025 10:41:16
 Диабеталь – обзор препарата, цена и отзывы Диабеталь – обзор препарата, цена и отзывы «Диабеталь – вспомогательное средство для лечебно-диетического...
Диабеталь – обзор препарата, цена и отзывы Диабеталь – обзор препарата, цена и отзывы «Диабеталь – вспомогательное средство для лечебно-диетического...
12 12 2025 4:57:38




