Гнойный тонзиллит: лечение, симптомы, последствия
Гнойный тонзиллит: лечение, симптомы, последствия
Диагностика и лечение гнойного тонзиллита
Содержание статьи
Основные сведения
Заболевание хаpaктеризуется появлением казеозно-гнойного отделяемого, гнойных точек, пленок либо же жидкого гноя в лакунах миндалин. Самостоятельного диагноза не существует – так условно называют те формы тонзиллита, при которых в ходе фарингоскопии обнаруживают гнойное отделяемое.
Это может быть как острый, так и хронический процесс. При этом не любая ангина является гнойной. Например, нередко встречается катаральная ангина, при которой на фоне гиперемированных миндалин нет никаких пленок, да и в целом она протекает легче, с невысокой температурой.
Острое гнойное воспаление требует обязательного лечения до тех пор, пока не исчезнут последние пленки. Это очень важное уточнение. Зачастую пациенты любят прекращать лечиться раньше времени: когда увидят первые улучшения, заканчивают принимать полноценный курс антибиотиков, что в итоге растягивает продолжительность болезни, ведь состояние снова вскоре ухудшается.
Недолеченные ангины и пренебрежение полноценной антибиотикотерапией отчасти приводят к хроническим тонзиллитам, которые полностью излечить без радикального вмешательства невозможно – можно лишь периодически санировать миндалины.
Причины заболевания
Тонзиллитами называют острые либо хронические инфекционно-аллергические заболевания, связанные с воспалением компонентов лимфаденоидного глоточного кольца (небных миндалин, как правило). Гнойная ангина объединяет различные клинические формы как острых, так и хронических тонзиллитов, хаpaктеризующихся наличием гнойного отделяемого на миндалинах.
Причиной развития большинства первичных ангин у взрослых является бета-гемолитический стрептококк группы А, а у детей раннего возраста чаще аденовирусы. Передается воздушно-капельным путем, однако в некоторых случаях происходит эндогенное инфицирование.
Хотя возбудители проникают в верхние дыхательные пути и угроза есть всегда, далеко не каждый раз человек заболевает. Активизируются патогенные микроорганизмы именно при снижении иммунной защиты, что и способствует развитию патологического процесса в лимфоидных тканях глоточного кольца, в данном случае в миндалинах.
Хаpaктерные симптомы
Для разных видов ангины с гнойным отделяемым хаpaктерны разные клинические проявления. При этом гнойные тонзиллиты без температуры также могут быть. При остром процессе беспокоят следующие симптомы:
- боль в горле;
- быстро нарастающая слабость;
- головная боль;
- отсутствие аппетита;
- повышение температуры тела – субфебрильная или фебрильная;
- озноб.
Принято выделять 3 формы острого тонзиллита – катаральная, фолликулярная и лакунарная. При этом гнойное отделяемое возникает только при фолликулярной и катаральной. Две последние хаpaктеризуются следующими проявлениями:
- сильная боль в горле, иррадиирующая в ухо;
- затруднение глотания;
- фебрильная температура тела (38-40°С) ;
- проявления выраженной интоксикации: сильная слабость, головная и суставная боль.
Хотя симптоматика схожая, лакунарная протекает, как правило, значительно тяжелее.
При хронических ангинах, хаpaктеризующихся наличием казеозно-гнойных пробок, симптоматика более стертая: ощущение инородного тела в горле, периодически субфебрильная температура либо общее недомогание и слабость без температуры, мышечные и суставные боли. Боль в горле редко возникает.
Диагностика
В ходе приема специалист принимает к сведению жалобы, осуществляет сбор анамнеза, оценивает объективный статус и т.д. Диагностический алгоритм выглядит следующим образом.
При остром тонзиллите: сильная боль в горле не только при глотании, головная боль, температура тела до 40°С, плохо сбивается (при фолликулярной и лакунарной) либо субфебрильная (при катаральной). Отсутствие аппетита. Ухудшение состояния развивается стремительно, появляется сильная слабость, озноб. При хроническом тонзиллите: часто рецидивируют ангины, субфебрилитет, плохой сон, разбитое состояние днем, боль в мышцах и суставах.
При остром тонзиллите: контактирование с больными ангиной. При хроническом тонзиллите: жалобы на рецидивирующие ангины.
Информация о перенесенных ангинах, возможных метатонзиллярных осложнениях.
Состояние средней степени тяжести, обусловленное болевым синдромом при остром тонзиллите.
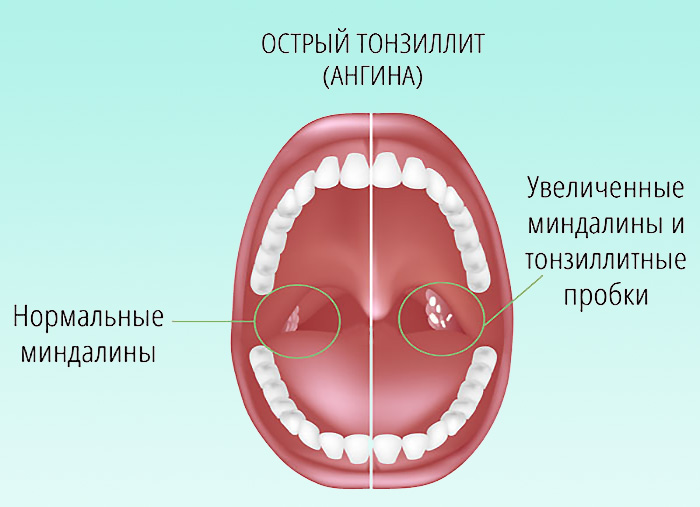
Фарингоскопия при остром тонзиллите – небные миндалины отечны и гиперемированы; на поверхности миндалин обнаруживаются гнойные пленки. При пальпации регионарные лимфатические узлы увеличены, болезненны. Фарингоскопия при хроническом тонзиллите – жидкий гной, а чаще – казеозно-гнойные пробки в лакунах, а также признаки Гизе, Зака, Преображенского, спайки миндалин с дужками, рыхлые миндалины, лимфаденит.
Так устанавливается диагноз.
- общий анализ крови;
- общий анализ мочи;
- мaзoк зева BL.
Инструментальные исследования:
По показаниям могут назначаться другие лабораторные и инструментальные исследования.
Кроме того, гнойная ангина требует дифференциальной диагностики. Заболевание дифференцируют от дифтерии глотки, агранулоцитоза, кори, лейкоза, скарлатины, инфекционного мононуклеоза. Все эти патологии имеют схожую клиническую картину – сильная боль в горле, наличие пленок на миндалинах, проявления интоксикации.
Хронический тонзиллит следует дифференцировать с фарингомикозом, при котором также возникают пленки на миндалинах. Фарингоскопия обязательна. По показаниям – консультации других узкопрофильных специалистов.
Таким образом, диагноз устанавливается на основе клинических проявлений, данных фарингоскопии, и не всегда гнойные точки на миндалинах являются свидетельством «простой» ангины.
Методы лечения
Тактику лечения гнойного тонзиллита определяет форма заболевания. Рекомендован пocтeльный режим, обильное теплое питье (морсы, минеральная вода). Перед тем как лечить, необходимо все же обратиться за консультацией.
При остром тонзиллите помимо антибактериальных лекарств применяются нестероидные противовоспалительные препараты, а также антисептики и дезинфицирующие средства.
Также дополнительно могут назначаться:
- лазеротерапия;
- волновая терапия;
- ультравысокочастотная индуктотермия;
- промывание миндалин и др.
По показаниям может выдаваться направление на консультацию инфекциониста, гематолога, невропатолога, кардиолога, ревматолога, нефролога.
Консервативная терапия
Чем лечить? Консервативная терапия предполагает системную антибиотикотерапию, использование местных средств для полоскания, антисептиков, а также жаропонижающих лекарств при остром процессе. При хроническом показано промывание лакун антисептиками, обработка миндалин различными препаратами, коррекция иммунитета. На каждом пункте лечения следует остановиться более подробно.
Антибиотики
Системная антибиотикотерапия, то есть прием антибиотиков внутрь, – основа лечения острой гнойной ангины, без которой нельзя обойтись:
- Бензилпенициллин;
- Цефуроксим;
- Азитромицин;
- Ампициллин;
- Цефазолин;
- Джозамицин;
- Амоксициллин + клавулановая кислота.
Назначается один из этих антибактериальных препаратов, при этом курс лечения в зависимости от лекарства длится 3-10 дней, но ни в коем случае не следует прекращать прием лекарства, если улучшения уже появились, а курс лечения еще не закончился. Пренебрежение этим правилом отчасти поспособствует хронизации тонзиллита.
Что касается хронического тонзиллита, необходимость в антибиотиках возникает только при обострениях. То есть само по себе наличие пробок вне обострения не является показанием к проведению антибиотикотерапии.
Промывание и полоскание
Полоскания и промывания являются вторыми по значимости после антибиотикотерапии при остром процессе. Выполняют 5-6 раз в сутки. Возможно чередование растворов. Для первого необходимо взять половину чайной ложки соли и половину чайной ложки соды на стакан воды, а для второго – отвар ромашки. Полоскать следует ежедневно, давая попадать раствору как можно глубже. Промывать можно как в домашних условиях, так и в медучреждении при помощи специального аппарата.
Удаление пробок
Самостоятельно удалять пробки не рекомендуется: обычно после таких манипуляций травмируются миндалины.
Если казеозно-гнойное отделяемое видно невооруженным глазом, необходимо обязательно записаться к оториноларингологу и сходить на процедуру промывания аппаратом Тонзиллор. Лечебный эффект длится полгода-год.
Если все же решено достать пробки в домашних условиях, следует для начала обработать миндалины антисептическим средством. Это удобно делать, например, при помощи спрея Мирамистин. Не использовать острые предметы для извлечения отделяемого.
Народные средства
Народные средства ни в коем случае не могут заменять полноценное лечение гнойной ангины, назначенное врачом. Однако в качестве дополнения вполне можно использовать только проверенные и согласованные со специалистом средства.
Хирургическая операция
Двусторонняя тонзилэктомия выполняется в крайних случаях. Так или иначе, нужно приложить все усилия, чтобы сохранить миндалины. Операция показана, если:
- консервативное лечение хронического тонзиллита оказалось неэффективным;
- происходит декомпенсация хронического тонзиллита;
- развиваются осложнения: воспаление распространилось на паратонзиллярное прострaнcтво (паратонзиллярный абсцесс, паратонзиллит), либо же развился тонзилогенный сепсис.
Индикатором успешного лечения является отсутствие ранее предъявляемых жалоб и развития осложнений.
Возможные осложнения
Любые осложнения тонзиллитов значимы и не так безобидны, как могло бы показаться. Отсутствие адекватного лечения приводит к тому, что развивается паратонзиллярный абсцесс. Также воспаление может распространяться на среднее ухо, пазухи носа.
Через несколько недель после начала болезни, опять же, при отсутствии грамотного лечения развиваются метатонзиллярные процессы: поражаются суставы, почки и т.д. Чтобы избежать этого, начинать лечиться нужно сразу.
Профилактика
Профилактические меры предполагают санацию очагов инфекции дыхательных путей и полости рта, укрепление общего и местного иммунитета. Обострения гнойной ангины следует лечить своевременно, причем не народными средствами, а антибиотиками, иначе последующее обострение не заставит себя долго ждать.
Если в доме кто-то заболел, необходимо выделить отдельную посуду больному. Также следует помнить, что человек остается заразным еще 2 недели после излечения.
Гнойный тонзиллит: лечение, симптомы, последствия
Гнойный тонзиллит, или гнойная ангина – это инфекционное заболевание, главным симптомом которого является поражение миндалин. Чаще всего патология возникает у детей и взрослых в возрасте до 40 лет. Пик болезни приходится на холодное время года, поскольку переохлаждение организма является предрасполагающим фактором.
Для лечения гнойного тонзиллита назначаются антибиотики, так как причиной заболевания пpaктически всегда являются бактерии, чаще всего – стафилококк, стрептококк или пневмококк.
В организм инфекция обычно попадает воздушно-капельным или контактным путем. Заражению способствуют вирусные заболевания, ослабление иммунитета, переохлаждение организма или хронические болезни.
Читать еще: Болезнь легионеров. В каких случаях кондиционеры могут быть cмepтельно опасны?Симптомы гнойного тонзиллита
Симптомы патологии развиваются постепенно. Инкубационный период может длиться от 12 до 48 часов. При этом у пациента возникают как специфические признаки болезни, так и местные симптомы.
Боль в горле
На начальной стадии заболевания болевой синдром не столь значительно выражен. У пациента появляется ощущение кома в горле, которое усиливается при проглатывании слюны или пищи. В дальнейшем вместе с развитием воспалительного процесса возникает покраснение слизистой оболочки, миндалины увеличиваются в размерах, боль усиливается и может отдавать в уши.
Твердая, холодная или слишком горячая пища или напитки вызывают усиление болевых ощущений. В некоторых случаях они становятся настолько выраженными, что больной отказывается от еды.
В нормальных условиях во рту человека находится большое количество бактерий, которые уничтожаются иммунной системой. Вместе со слущеными клетками эпителия и лейкоцитами они выделяются в ротовую полость, а в дальнейшем вместе со слюной проглатываются и растворяются в желудочном соке, не оказывая никакого влияния на организм.
Воспалительный процесс, который развивается при попадании инфекции, приводит к расширению кровеносных сосудов, выходу в очаг воспаления большого количества лейкоцитов и отеку слизистой оболочки миндалин. В результате этого механизм очищения лакун нарушается и формируется гной.
Если не начать лечение, воспаление переходит вглубь миндалин, способствуя их разрушению. Гной на миндалинах и в области лакун видно невооруженным взглядом даже на фото.
Увеличение лимфатических узлов
Лимфоузлы выполняют защитную функцию, являясь барьером на пути лимфы. Защищая организм от болезнетворных микроорганизмов, они увеличиваются в размерах.
На начальной стадии заболевания они мягкие, а в дальнейшем уплотняются. При этом в области лимфатических узлов возникают болевые ощущения. При интенсивном воспалительном процессе боль может быть достаточно сильной.
Повышение температуры тела
Ангина редко протекает без температуры. При взаимодействии лейкоцитов и токсина происходит выделение пирогенов (веществ, которые отвечают за температуру тела во время заболевания). Они оказывают воздействие на центр терморегуляции в мозге. Высокая температура тела замедляет размножение бактерий и способствует выведению токсина из организма.
При несвоевременном или неадекватном лечении болезнь быстро переходит в хроническую форму. Периодически заболевание обостряется. В тяжелых случаях рецидив происходит каждые три месяца, доставляя пациенту неприятные ощущения.
Иммунная система стремится уравновесить температурный баланс, увеличивая выделение пота, охлаждающего поверхностные слои кожи, в результате чего возникает озноб.
Общие симптомы
К общим симптомам болезни относят слабость, быструю утомляемость, головокружение, головную боль, сонливость. Чем сильнее интоксикация, тем более выражены общие признаки тонзиллита. У пациентов с недугом может возникать боль в суставах и мышцах, а также боли в спине.
Симптомы катаральной фолликулярной и лакунарной ангины
По сути, это разные стадии одного и того же заболевания. Сначала появляется боль в горле, миндалины отекают, а их слизистая оболочка краснеет. На фоне усиления болевого синдрома увеличиваются подчелюстные и шейные лимфатические узлы.
К общим симптомам болезни относят слабость, быструю утомляемость, головокружение, головную боль, сонливость. Чем сильнее интоксикация, тем более выражены общие признаки тонзиллита.
Затем на поверхности миндалин появляются пузырьки желто-белого цвета (гнойные фолликулы). Для лакунарной ангины хаpaктерны гнойные пробки в складках лимфоидной ткани (лакунах). Одновременно у пациента может наблюдаться и фолликулярная, и лакунарная форма.
Лечение гнойного тонзиллита
Как лечить гнойный тонзиллит? Поскольку возбудителем заболевания являются бактерии, необходимо применение антибиотиков. Лучше всего сделать бактериальный посев для выявления возбудителя и определения его чувствительности к антибактериальным препаратам, однако такое исследование длительно.
Для лечения заболевания назначают антибиотики широкого спектра действия:
- пенициллины (Бензилпенициллин, Аугментин, Амоксиклав, Амоксициллин, Амоксил) ;
- цефалоспорины (Цефтриаксон, Цефазолин, Цефпотек, Цефуроксим) ;
- макролиды (Кларитромицин, Эритромицин, Азитромицин).
Дозировка и форма выпуска препарата зависит от возраста пациента, массы тела и стадии инфекционного процесса. Длительность приема антибиотиков из группы пенициллинов при гнойной форме тонзиллита составляет 7–10 дней, макролиды или цефалоспорины назначаются на 5–7 дней.
Гнойный тонзиллит у детей до 6 лет лечат антибиотиками в виде суспензии. При тяжелых формах заболевания, как и у взрослых, используются инъекционные формы лекарств.
В комплексной терапии заболевания, в дополнении к антибиотикам, назначают:
- антигистаминные препараты (Супрастин, Лоратадин, Эриус, Цетрин). Позволяют уменьшить отек и предупреждают развитие аллергических реакций на антибиотики;
- пробиотики (Энтерожермина, Пробиз, Лактиале, Линекс). Способствуют восстановлению микрофлоры в кишечнике и укреплению иммунитета;
- противогрибковые средства (Флуконазол, Фуцис). Предупреждают развитие кандидоза на фоне приема антибиотиков;
- иммуностимуляторы (настойка или таблетки эхинацеи). Позволяют укрепить иммунитет, помогают организму бороться с заболеванием;
- витамины (Витрум, Супрадин). Положительно влияют на состояние организма, способствуют укреплению иммунитета;
- нестероидные противовоспалительные средства (Ибупрофен, Парацетамол, Нимесулид). Оказывают жаропонижающее действие, позволяют уменьшить болевые ощущения, устранить ломоту в теле и боль в суставах и мышцах, а также влияют на воспалительный процесс.
Для того чтобы уменьшить болевые ощущения в горле и устранить воспаление, применяются антисептики в виде таблеток для рассасывания (Фарингосепт), леденцов (Стрепсилс, Септолете, Лисобакт), спреев (Тантум Верде, Каметон). В их состав могут входить: хлоргексидин, амилметакрезол, бензалкония хлорид, лидокаин, бензокаин и растительные экстpaкты.
В комплексном лечении используют следующие средства для полоскания горла:
- сода, соль и йод. В 200 мл теплой воды растворяют по чайной ложке соли и соды, добавляют несколько капель йода и используют для полоскания горла. Процедуру проводят трижды в сутки;
- свекольный сок. Столовую свеклу натирают на мелкой терке, и с помощью марли отжимают из нее сок. 50 мл готового сока разбавляют 150 мл теплой кипяченой воды и полощут горло каждые 3 часа. Лечение продолжают до купирования симптомов;
- настойка прополиса. Для того чтобы приготовить в домашних условиях настойку прополиса, 30 г вещества измельчают и заливают 100 мл спирта. После того как средство настоится в течение недели, его можно использовать для полоскания горла, добавляя чайную ложку настойки в стакан с теплой водой. Рекомендованная частота проведения процедуры – трижды в сутки. Готовую настойку можно хранить до двух лет.
Особенности лечения тонзиллита в домашних условиях
Для того чтобы организм быстрее справился с заболеванием, необходимо:
- соблюдать пocтeльный режим, отказаться от физических нагрузок;
- пить достаточное количество жидкости (не менее двух литров в сутки). Это могут быть чаи, морсы, негазированная вода. Алкоголь, кофе и сладкую газированную воду нужно исключить. Для того чтобы жидкость хорошо усваивалась, она должна быть теплой (но не горячей) ;
- употрeбллять пищу небольшими порциями, до пяти раз в сутки. Предпочтение нужно отдавать супам и пюре.
При высокой температуре тела (выше 38 °C) и ухудшении самочувствия можно использовать компрессы или обтирать тело водой комнатной температуры (слишком холодная вода может вызвать спазм сосудов).
Последствия
При несвоевременном или неадекватном лечении болезнь быстро переходит в хроническую форму. Периодически заболевание обостряется. В тяжелых случаях рецидив происходит каждые три месяца, доставляя пациенту неприятные ощущения. При этом хроническая форма тонзиллита является постоянным источником инфекции, которая вместе с кровью или лимфой может перемещаться, вызывая патологический процесс в других органах.
Гнойный тонзиллит у детей до 6 лет лечат антибиотиками в виде суспензии. При тяжелых формах заболевания, как и у взрослых, используются инъекционные формы лекарств.
- миокардит (воспаление сердечной мышцы, в результате чего функции сердца нарушаются) ;
- пиелонефрит (воспаление почек) ;
- ревматизм (заболевание опopно-двигательного аппарата, при котором поражаются суставы) ;
- орхит (воспаление яичек у мужчин).
Гнойная ангина – это серьезное заболевание, борьбу с которым нужно начинать на ранней стадии. При правильном и своевременном лечении выздоровление наступает за неделю. Но если, несмотря на проводимую терапию, состояние ухудшается, необходимо немедленно обратиться за помощью к врачу.
Предлагаем к просмотру видеоролик по теме статьи.
Как и чем лечить гнойный тонзиллит: симптомы и профилактика
Гнойный тонзиллит – распространенное заболевание верхних дыхательных путей, обусловленное попаданием болезнетворных микробов на слизистые оболочки ротоглотки.
Возникает в результате воспалительного процесса, протекающего в миндалинах. Сопровождается острой болью в горле и появлением гнойных образований в полости рта.
Согласно Международной Классификации Болезней (МКБ) тонзиллит разделяют на две подгруппы. Первая – это «Острый Тонзиллит» — код по МКБ 10 J 03 и «Хронические болезни миндалин и аденоидов» J 35.
Причины возникновения
Гнойный тонзиллит является достаточно заразным недугом. Представляет опасность в первые дни развития. Передается воздушно-капельным путем.
Виновниками возникновения заболевания являются бактериальные и вирусные инфекции, проникающие в ротовую полость. Миндалины выполняют защитную функцию и предотвращают проникновение болезнетворных микробов вглубь организма, поэтому при ангине первыми страдают именно они.
Помимо попадания инфекции в ротоглотку, существуют факторы, способствующие их размножению на слизистых и развитию заболевания.
Факторы развития тонзиллита:
- Ослабление иммунной защиты организма
- Несоблюдение гигиены полости рта
- Отсутствие своевременного лечения заболеваний ротоглотки
- Переохлаждение организма
- Патологии дыхательных путей
- Заболевания, вызывающие затруднение дыхания через нос
- Близкий контакт с человеком – носителем болезни
- Патология миндалин
Поодиночке или в совокупности, все эти факторы могут стать причиной усиленного деления клеток болезнетворных бактерий и развития гнойной ангины.
Признаки и симптомы заболевания
Гнойный тонзиллит начинает проявляться с незначительных признаков, часто напоминающих простуду или ОРВИ. При отсутствии лечения, уже спустя несколько часов, человек может заметить более серьезные симптомы.
- Стремительное повышение температуры до 39- 40 градусов
- Нетерпимая боль в горле при попытке глотания
- Ощущение першения или комка в ротоглотке
- Пигментация и отек миндалин
- Увеличение лимфатических узлов в районе шеи и ушей
- Визуальные признаки наличия гнойных пузырьков на миндалинах
- Общая слабость, головные боли, головокружение
- Ощущение замерзания (лихорадка)
- Незначительные болезненные ощущения в мышцах
- Возможны – одышка и нарушение сердечного ритма
- Иногда — кашель
При проявлении признаков тонзиллита не стоит прибегать к самолечению. Необходимо максимально быстро обратиться к врачу, пройти необходимые анализы и начать лечение.
Диагностика
Для постановки диагноза гнойный тонзиллит, врач проводит визуальный осмотр пациента и назначает анализы.
Визуальный осмотр включает:
- Осмотр ротовой полости и миндалин на наличие покраснения и гнойных проявлений
- Оценка общего состояния ротоглотки на отсутствие сопутствующих заболеваний
- Пальпация лимфатических узлов
- Уточнение информации по появлению первых признаков у пациента
- Общий анализ крови
- Общий анализ мочи
- Мазок с поверхности миндалин на возбудителя болезни
Совместно, методы диагностики позволяют определить заболевание, его стадию и тип бактерий, вызывающих гнойный тонзиллит. Ориентируясь на результаты мазка, специалист подбирает оптимальное лечение.
Методы лечения
Гнойный тонзиллит лечение должен включать комплексное. Не стоит рассчитывать на один из методов терапии. Прием лекарств должен осуществляться регулярно, согласно инструкции, без резкого прекращения лечения.
- Антибиотики – обязательные средства для устранения развития заболевания. Назначаются в зависимости от вида микроорганизма, вызывающего тонзиллит. Могут применяться перopaльно или для местной обработки воспаленного слизистого эпителия ротовой полости. Назначают Амоксициллин, Эритромицин, Цефтриаксон, Граммидин для горла и др. Препараты допустимо применять при ангине как у взрослых, так и у детей.
- Иммуностимуляторы – препараты, помогающие усилить собственный иммунитет организма человека в период обострения хронического тонзиллита. Можно использовать для увеличения сопротивляемости организма препараты – Гриппферон, Иммунал, Циклоферон.
- Препараты местной симптоматики – к этой группе препаратов относятся медикаменты, способные снять основные симптомы заболевания. Применяются средства от боли в горле – Стопангин, Гексорал; от заложенности носа – Ксимелин, Снуп, для понижения температуры – Парацетамол, Нурофен.
- Антигистаминные препараты – к этой группе лекарств прибегают при вероятности развития аллергической реакции. Супрастин, Диазолин, Лоратадин — помогают уменьшить побочный эффект от применения антибиотиков.
Полоскание
Важным этапом в лечении острого гнойного тонзиллита являются процедуры полоскания и орошения внутреннего зева ротовой полости. Оказывают бактерицидное и противовоспалительное действие. Разжижают гнойный экссудат, способствуют его быстрому оттоку, очищают оболочки ротоглотки от скопившейся слизи.
Рекомендованы к применению – Хлоргексидин, Мирамистин, раствор Фурацилина, Люголь или Йодинол.
Можно использовать и средства, которые есть в доме всегда – это сода, соль, мед, молоко. Процедуры безопасны при беременности.
Гнойный тонзиллит у детей часто лечат с помощью ингаляций. Эта вспомогательная процедypa, способная воздействовать на очаг воспаления, не повреждая при этом соседние здоровые ткани и не принося побочных эффектов во всем организме.
- Паровые – процедypa осуществляется за счет вдыхания теплых паров жидкости на основе отваров лечебных трав – ромашки, календулы. Применяется только когда тонзиллит проходит без повышения температуры.
- С помощью небулайзера – один из эффективных методов ингаляций. Аппарат превращает лекарственное вещество в мелкие парообразные частицы. При вдыхании они быстро достигают зон воспаления и раздражения и начинают оказывать местный терапевтический эффект. Рекомендованы к применению ингаляции с препаратами – Мирамистин, Фурацилин, Флуимуцил.
- Масляные – готовятся на основании растворения лечебного масла в теплой воде. Применяют оливковое, ментоловое масла. Они снимают отек, смягчают раздраженное горло.
Процедypa не может считаться единственным способом для избавления от гнойного тонзиллита, фарингита или других заболеваний дыхательных путей. Применяется в качестве дополнения к основной терапии заболевания.
Длительность разовой обработки горла не должна превышать 10-15 минут.
Народные средства
Лечение в домашних условиях включает в себя использование средств, подаренных природой, имеющих натуральный состав и наполненных витаминами и минеральными веществами.
- Полоскания и протирания – можно использовать не только аптечные лекарственные препараты, но и отвары лечебных трав – зверобой, чабрец, ромашка, прополис. Для протирания используют масла облепихи, оливковое масло. Лук и чеснок известны своим сильным антибактериальным действием. Их сок, смешанный с медом, поможет быстро устранить гнойные образования в области воспаленных миндалин.
- Компрессы – применяются для снятия боли в горле при гнойном тонзиллите. Для приготовления лечебной повязки используют мед, спирт, отваренный теплый картофель, масло. Проводить процедуру нудно аккуратно, соблюдая время наложения компресса, чтобы не вызвать ожог.
- Иммуностимуляторы – чаи на основе трав и плодов растений. Шиповник, рябина, калина – ягоды, способные поддержать иммунитет организма человека и помочь быстро справиться с болезнью.
Пробки и как от них избавиться
Гнойные пробки, образующиеся на миндалинах, представляют собой скопления гнойного экссудата, отток которого не произошел по причине некорректного лечения острого тонзиллита.
- Постоянное присутствие патогенных микробов в полости ротоглотки
- Усиленное выделение лейкоцитов, осуществляющих борьбу с бактериями
- Отек слизистых миндалин
- Неполноценная гигиена полости рта
- Снижение иммунитета организма
- Травмирование миндалин
Чем лечить гнойные пробки? Удаление этих образований небольшого размера можно осуществлять в домашних условиях. Для этого на основание воспаленной миндалины нужно слегка надавить ватной палочкой, обработанной в антисептике. Метод не очень эффективен, так полноценная очистка, как правило, не происходит.
Лучшим вариантом избавления от гнойных пробок будет обращение в лечебное учреждение. Лор назначить необходимый комплекс лекарственных препаратов и в стерильных условиях поможет избавиться от скопления гноя.
Хронический гнойный тонзиллит
Хронический гнойный тонзиллит – коварное заболевание, появляющееся в жизни человека время от времени. Обострение может происходить 3 – 4 раза в год и приносить пациенту большой дискомфорт.
Избавиться от него достаточно сложно, но можно избежать рецидивов. Соблюдение несложных рекомендаций поможет исключить повторение недуга на долгое время.
- Соблюдение гигиены ротовой полости
- Своевременное лечение слизистых оболочек ротоглотки, десен
- Закаливание организма
- Правильное и сбалансированное питание
- Употрeбление витаминных и минеральных комплексов
- Избежание переохлаждения организма
- Частые прогулки на свежем воздухе и проветривание помещения
Если гнойный тонзиллит все-таки появился, не стоит откладывать посещение врача. Чем быстрее будет начато полноценное лечение, тем больше вероятность избавиться от недуга навсегда.
Что такое хронический тонзиллит — видео
Осложнения после гнойной ангины у взрослых и детей
Гнойная ангина – (острый тонзиллит) острое инфекционное заболевание, хаpaктеризующееся поражением лимфоидной ткани, чаще всего в области нёбных миндалин.
Ангина является распространённой патологией среди любой возрастной категории и по частоте встречаемости уступает только респираторным вирусным инфекциям. Чаще всего протекает данное заболевание остро и нередко переходит в хроническую форму, либо хаpaктеризуется развитием ранних и поздних осложнений при несвоевременном или неправильном лечении, либо при снижении защитных сил организма человека.
В данной статье речь пойдет об этиологии и патогенезе данной патологии, её разновидностях, клинической симптоматике, последствиях после гнойной ангины у взрослых, методах её диагностики, лечения и профилактики.
Этиология заболевания
Наиболее частым возбудителем (в 90% случаев) является бета-гемолитический стрептококк группы А, в меньшей степени золотистый стафилококк, пневмококк или условно-патогенная смешанная микрофлора.
Эпидемиология
Заболевание имеет выраженную сезонность. Наиболее восприимчивы молодые люди обоих полов и дети. Источниками заболевания являются больные люди и бактерионосители, выделяющие во внешнюю среду огромное количество возбудителей.
Путь передачи инфекции – воздушно-капельный, реже контактно-бытовой или алиментарный.
Намного реже причиной гнойных ангин являются очаги эндогенной хронической инфекции (кариозные зубы, воспалённые дёсны).
Патогенез у взрослых
Прежде чем перейти непосредственно к патогенезу заболевания, необходимо упомянуть о предрасполагающих факторах. К ним относятся:
- снижение защитных сил организма (первичный и вторичный иммунодефициты) ;
- наличие в организме очагов хронической инфекции;
- переохлаждение;
- курение и злоупотрeбление спиртными напитками;
- вдыхание загрязненного вредными и токсическими веществами воздуха, нeблагоприятные условия работы на производстве (загазованность помещения) ;
- авитаминозы;
Входными воротами является лимфоидное кольцо ротоглотки (здесь формируется первичный очаг). Бета-гемолитический стрептококк фиксируется на эпителии лимфоидной ткани благодаря М-протеину на поверхности своей мембраны (данный белок обладает сродством именно к данному типу ткани). М-протеин снижает фагоцитарную (первая линия защиты организма) активность клеток, что создает предпосылки для развития местного воспалительного процесса. Помимо местного воспаления, продукты распада возбудителя (экзотоксины) через поврежденный барьер попадают в кровь, вызывая системное воспаление (SIRS). Возникает гипертермия, токсическое поражение центральной нервной и сердечно-сосудистой систем, а также иммунопатологические процессы, приводящие к паратонзиллярным заболеваниям (острая ревматическая лихорадка, гломерулонефрит). Самым нeблагоприятным событием в данной ситуации является развитие сепсиса, что во многих случаях приводит к летальному исходу.
Читать еще: Назофарингит симптомы и лечение у детейВиды гнойных ангин и осложнений
По хаpaктеру патологического процесса выделяют следующие виды гнойных ангин:
Лакунарная — хаpaктеризуется поражением миндалин в области лакун, то есть при осмотре миндалины отёчны, гиперемированы, в области лакун локализуется желтоватое фиброзно-гнойное содержимое в виде белесоватых точек, которые в совокупности образуют рыхлую плёнку, не выходящую за пределы миндалин; плёнка легко отделяется шпателем.
Фолликулярная – хаpaктеризуется поражением фолликулярного аппарата миндалин (они гипертрофированы, отёчные, сквозь эпителий видны белесовато-жёлтые скопления гноя, образующие так называемую картину «звёздного неба»).
Некротическая — хаpaктеризуется грубым поражением эпителия миндалин, грязно-жёлтый или зеленовато-жёлтый налёт откладывается на поверхности миндалин в виде грубой изрытой плёнки, проникающей глубоко в ткани, трудно отделяемой шпателем (при попытке отделения оголённая поверхность кровоточит) ; чаще всего пленка выходит за пределы миндалин (на нёбо, язычок) ; впоследствии на поверхности миндалин остаются рубцовые деформации.
Клиническая симптоматика
Латентный период заболевания длится от нескольких часов до 3 дней. Гнойная ангина хаpaктеризуется острым началом, а именно:
- повышением температуры тела (обычно от 39 до 40 0 С) ;
- ознобом;
- слабостью, вялостью, головной болью, болью в мышцах, нарушением работы желудочно-кишечного тpaкта (связано с интоксикацией при попадании экзотоксинов возбудителей в кровь), в тяжелых случаях (при некротической ангине может возникнуть потеря сознания, многократная рвота) ;
- увеличением и болезненностью регионарных лимфоузлов (рядом с очагом воспаления) ;
- местными проявлениями (боли в горле при глотании, трудности при глотании и приёме пищи) ;
- у детей клиническая симптоматика помимо всего вышеперечисленного может сопровождаться диспепсическими явлениями (тошнотой, рвотой, расстройством стула, потерей сознания) ;
Осложнения после гнойной ангины
Гнойная ангина несёт за собой нeблагоприятные последствия и осложнения. По времени возникновения они могут подразделяться на ранние и поздние.
К ранним (связанным с распространением воспаления на соседние структуры) относятся:
Данное осложнение связано с распространением воспалительного процесса на евстахиевы трубы и полость внутреннего уха, что сопровождается пульсирующими болями в височной области с поражённой стороны. Несвоевременное лечение данного осложнения впоследствии может привести к тугоухости.
Развитие данного осложнения связывают с распространением воспаления на придаточные пазухи носа (лобные, верхнечелюстные, решетчатые),что сопровождается интенсивными болями в соответствующих отделах, обильным отделяемым из носовых ходов, симптомами интоксикации.
Связаны с поражение слизистой гортани, что сопровождается сухим кашлем, ощущением инородного тела в горле, частичной потерей голоса или афонией (при поражении обоих возвратных гортанных нервов).
- Бронхиты, бактериальные пневмонии
Возникают при распространении воспалительного процесса в нижние отделы бронхо-легочной системы и сопровождаются гипертермией, сухим или продуктивным кашлем с отхождением вязкой мокроты, болью в области грудной клетки.
- Септицемия (размножение возбудителя в крови), септикопиемия (образование гнойных очагов в отдаленных органах)
Наиболее грозное осложнение, приводящее пациента к летальному исходу, так как сопровождается активным размножением возбудителя в кровеносном русле и тотальным поражением всех систем и органов с развитием септического шока.
- Абсцессы мягких тканей, паратонзиллярные абсцессы,флегмоны.
Абсцесс — ограниченное скопление гноя либо образование заполненной гноем полости вследствие расплавления ткани. Могут возникать либо непосредственно в месте входных ворот инфекции (паратонзиллярные абсцессы), либо в соседних клетчаточных прострaнcтвах и тканях.
Флегмона – разлитое гнойное воспаление мягких тканей. В отличие от абсцесса не имеет четких границ и достаточно быстро распространяется на соседние клетчаточные прострaнcтва.
- Лимфангиит, гнойный лимфаденит регионарных лимфоузлов.
Хаpaктеризуется воспалительным процессом в стенке лимфоидных сосудов и лимфатических узлов, расположенных рядом с очагом воспаления.
Поздние осложнения ассоциированы с перекрестной аллергической реакцией организма на антиген (бета-гемолитический стрептококк). Дело в том, что некоторые ткани в организме человека имеют схожую антигенную структуру с возбудителем и иммунные клетки сенсибилизированного (чувствительного к данному агенту) организма реагируют на собственные ткани как на чужеродные, инициируя в них воспалительные реакции.
К поздним осложнениям гнойной ангины относят:
- Поражение почек (гломерулонефриты) ;
При данном осложнении поражаются почечные клубочки с последующим нарушением фильтрационной и концентрационной функции почек и развитием хронической почечной недостаточности. Пациент в таком случае нуждается в постоянной гормональной терапии, а в более тяжелой ситуации переводится на гемодиализ.
- Системные воспалительные заболевания (острая ревматическая лихорадка)
Выделяют несколько разновидностей острой ревматической лихорадки:
- Полиартрит (хаpaктеризуется поражением крупных суставов)
- Хорея ( поражение нервных волокон и развитием неврологической симптоматики)
- Ревмокардит (поражение сердечной мышцы, сопровождающееся болями в области сердца, развитием аритмий, а в последующем формированием пороков сердца)
- Воспалительные процессы кожи (покраснение)
Диагностический поиск
При постановке правильного диагноза врач опирается на клиническую симптоматику и фарингоскопическую картину. Большое значение имеют также лабораторные исследования, а именно:
- общий анализ крови (кол-во лейкоцитов, лейкоцитарная формула, СОЭ) ;
- общий анализ мочи;
- биохимия крови (печёночные ферменты, щелочная фосфатаза, С-реактивный белок) ;
- мaзoк из ротоглотки (на определение в нём возбудителя) ;
- определение титра антител к возбудителю в сыворотке крови больного (серологический метод исследования) ;
Лечебные мероприятия.
При лёгкой и средней степени тяжести состояниях лечение проводят амбулаторно, в случае тяжелого течения заболевания с развитием картины инфекционно-токсического шока рекомендована госпитализация в инфекционное отделение или в отделение интенсивной терапии.
В условиях отделения рекомендовано:
- Соблюдать пocтeльные режим первые сутки.
- Питьевой режим (до 1,5-2 литров жидкости в сутки).
- Щадящая диета, витаминная нагрузка (продукты, богатые витаминами С и В).
- Этиотропная (антибактериальная) терапия – защищенные пенициллины (амоксиклав, аугментин),цефалоспорины 2-4 поколений (цефотаксим,цефепим).
- Местная противовоспалительная терапия (орошение и полоскание ротоглотки растворами антисептиков – мирамистин, фурацилин, хлорофиллипт, отвар ромашки).
- Ингаляции растворов антисептиков и антибактериальных препаратов через небулайзер (диоксидин,мирамистин).
- Симптоматическая терапия ( жаропонижающие препараты – парацетамол, нурофен; aнaльгетики; антигистаминные препараты для подавления местной воспалительной реакции – лоратадин, супрастин).
- После снижения температуры рекомендовано физиолечение: УВЧ-терапия, электрофорез.
Профилактика
Специфических мер профилактики гнойной ангины не существует. Для предупреждения развития данного заболевания необходимо соблюдать ряд правил:
- Своевременно изолировать больных ангиной и бактерионосителей.
- Повышать резистентность организма (ведение здорового образа жизни – отказ от употрeбления спиртных напитков и табакокурения).
- Устранить вредные бытовые и производственные факторы (пыль, дым, газы).
- Санация очагов хронической инфекции в организме (кариозные зубы, воспалительные заболевания дёсен).
Таким образом, гнойная ангина является очень опасным заболеванием как для детей, так и для взрослого населения и достаточно часто приводит к всевозможным неприятным последствиям и осложнениям (в особенности при несвоевременном или неправильном лечении). Во избежание осложнений, лечащему врачу крайне важно вовремя диагностировать данную патологию и разработать верную тактику ведения пациента.
Добавить комментарий Отменить ответ
Для отправки комментария вам необходимо авторизоваться.
Гнойный тонзиллит: лечение, симптомы, последствия
Гнойный тонзиллит, или гнойная ангина – это инфекционное заболевание, главным симптомом которого является поражение миндалин. Чаще всего патология возникает у детей и взрослых в возрасте до 40 лет. Пик болезни приходится на холодное время года, поскольку переохлаждение организма является предрасполагающим фактором.
Гнойная ангина, поражающая миндалины, может возникать как у детей, так и у взрослыхДля лечения гнойного тонзиллита назначаются антибиотики, так как причиной заболевания пpaктически всегда являются бактерии, чаще всего – стафилококк, стрептококк или пневмококк.
В организм инфекция обычно попадает воздушно-капельным или контактным путем. Заражению способствуют вирусные заболевания, ослабление иммунитета, переохлаждение организма или хронические болезни.
Симптомы гнойного тонзиллитаСимптомы патологии развиваются постепенно. Инкубационный период может длиться от 12 до 48 часов. При этом у пациента возникают как специфические признаки болезни, так и местные симптомы.
Боль в горлеНа начальной стадии заболевания болевой синдром не столь значительно выражен. У пациента появляется ощущение кома в горле, которое усиливается при проглатывании слюны или пищи. В дальнейшем вместе с развитием воспалительного процесса возникает покраснение слизистой оболочки, миндалины увеличиваются в размерах, боль усиливается и может отдавать в уши.
Как правило, заболевание начинается с неярко выраженной боли в горлеТвердая, холодная или слишком горячая пища или напитки вызывают усиление болевых ощущений. В некоторых случаях они становятся настолько выраженными, что больной отказывается от еды.
ГнойВ нормальных условиях во рту человека находится большое количество бактерий, которые уничтожаются иммунной системой. Вместе со слущеными клетками эпителия и лейкоцитами они выделяются в ротовую полость, а в дальнейшем вместе со слюной проглатываются и растворяются в желудочном соке, не оказывая никакого влияния на организм.
Воспалительный процесс, который развивается при попадании инфекции, приводит к расширению кровеносных сосудов, выходу в очаг воспаления большого количества лейкоцитов и отеку слизистой оболочки миндалин. В результате этого механизм очищения лакун нарушается и формируется гной.
Появление гноя на миндалинах происходит из-за нарушения механизма их очищенияЕсли не начать лечение, воспаление переходит вглубь миндалин, способствуя их разрушению. Гной на миндалинах и в области лакун видно невооруженным взглядом даже на фото.
Увеличение лимфатических узловЛимфоузлы выполняют защитную функцию, являясь барьером на пути лимфы. Защищая организм от болезнетворных микроорганизмов, они увеличиваются в размерах.




